
白内障手術

白内障手術
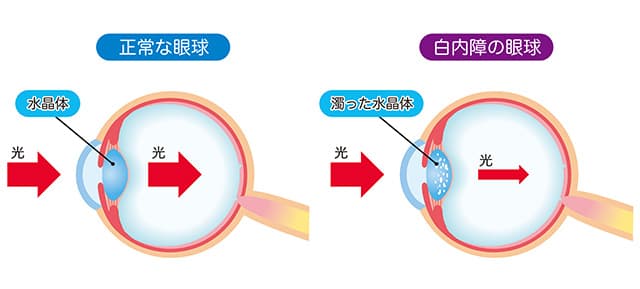
眼球にはカメラのレンズのような働きを担う水晶体という透明な組織があります。
この水晶体の中のタンパク質が様々な原因によって白く変性し、濁ってくる病気が白内障です。水晶体が濁ると、光がうまく通過できなくなったり、光が乱反射して、見えにくくなります。
最も多い原因は加齢によるもので、年齢を重ねるほど発症しやすく、60歳を過ぎた頃から少しずつ水晶体が濁り始め、70代以降の方ではその大半に白内障の症状がみられます。
早い人では50歳ぐらいから症状が現れることもあります。一方、年齢にかかわらず発症する白内障には、糖尿病や、アトピー性皮膚炎といった全身の疾患が原因になって起こるものがあります。
このほか、生まれつき水晶体に濁りがある先天性白内障、けがや衝撃による外傷性白内障、網膜剥離や眼の中に炎症が生じるぶどう膜炎といった別の目の病気に続いて起こる白内障もあります。
白内障で水晶体が濁り始めると、光が散乱するため、目がかすんだり、物が二重に見えたり、明るいところでまぶしく感じるなどの症状が現れます。進行すると視力が低下し、眼鏡を掛けても物が見えにくくなります。
このような症状の方はご相談ください
加齢性白内障は一種の老化現象で、高齢の方ほど多く発症します。ただし、白内障と診断されても、人によって水晶体の濁りの程度や進み具合は異なりますので、すべての人にすぐに手術が必要になるわけではありません。加齢性白内障は、初期の段階で日常生活に支障がない程度であれば、点眼薬により白内障の進行を遅らせます。ただ、これらの薬物療法は、水晶体の濁るスピードを遅らせるもので、症状を改善したり、視力を回復させたりすることはできません。そのため病状が進行し、日常生活に影響が及ぶようになれば、完治のための手術療法が必要となります。
進行した白内障に対して、濁った水晶体を取り除き、眼内レンズ(アクリル樹脂などでできた人工の水晶体)に置き換える手術が白内障手術です。白内障手術の安全性は向上しており、入院せずに日帰りで行うことが可能です。
現在、主流となっている手術が、超音波の振動によって濁った水晶体を細かく破砕(乳化)し、吸引した後に眼内レンズを挿入する超音波水晶体乳化吸引手術です。この術式では切開する創口が小さく(2ミリ程度)、縫合する必要はありません。術後の乱視や感染症リスクを軽減することができます。また、手術時間は、個人差はありますが10分程度と短く、痛みも点眼による局所麻酔によってほとんどありません。手術翌日からほぼ普段と同じような生活を送ることができ、患者さんの手術に対する不安や身体的負担が大幅に軽減されています。
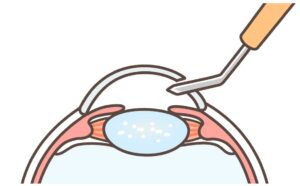
①創口作成
点眼・局所麻酔後、角膜(黒目)と強膜(白目)の境目付近に小さな創口を作成します。
②眼粘弾剤注入
ジェル状の物質を眼内に注入し、安全に処置が行える状態にします。
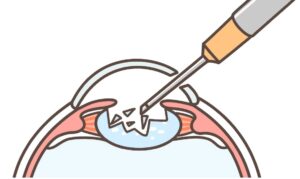
③前嚢切開
水晶体を包んでいる袋(水晶体嚢)の全面を切開し、処置用の窓を作ります。
④水晶体乳化吸引
処置用の窓から超音波手術装置を挿入し、濁った水晶体の中身を細かく砕き、同時に吸い取ります。取り出したあとは、濁りが残らないよう被膜内部をきれいに磨きます。
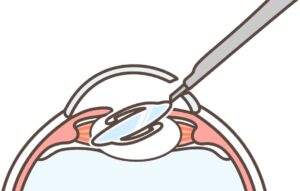
⑤眼内レンズ挿入
水晶体嚢の中に、小さく折りたたんで人工水晶体(眼内レンズ)を挿入します。
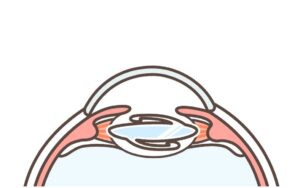
⑥眼粘弾剤除去・創口閉鎖
眼内からジェル状物質を抜き、代わりに水を満たします。創口は縫合することなく閉鎖します。
手術前に診察させていただきます。白内障手術および手術に向けての準備、生活の注意点などを説明いたします。その際、手術同意書をお渡しします。
決定した手術日の3日前から、眼内のバイ菌量をできるだけ少なくするため抗生物質の点眼を開始します。1日4回、点眼してください。
手術前の制限は特にありません。運動・食事・入浴など、普段通りにお過ごしください。
手術後は入浴や洗髪の制限があります。前日のうちにゆっくりと入浴(洗髪)されることをお勧めします。
1
ご来院
2
検査
体温/血圧、視力/眼圧を測定します。
3
診察
不安やご質問があれば遠慮なくお話しください。
4
手術
5
休憩
休憩していただき、体調などを確認します。異常がなければ帰宅していただけます。
混濁した水晶体の代わりに挿入する眼内レンズ(人工の水晶体)には、単焦点眼内レンズと多焦点眼内レンズの2つのタイプがあります。
人の目は、近くにも遠くにも焦点を合わせられる仕組みになっていますが、単焦点眼内レンズは、そのいずれか一方の焦点にしかピントを合わせることができません。そのため手術後、遠くの見え方を重視する場合には、近くはピントが合いにくくなるため、手元を見る時は老眼鏡が必要になります。逆に近くの見え方を重視すると、遠くはピントが合いにくくなるため、車の運転など遠くを見る時には眼鏡(近視用)が必要となります。ただ同レンズは保険診療で扱える⼀般的なレンズであり、見え方も鮮明で、経済的負担も少ないといえます。眼鏡を使用することに抵抗がなければ、保険診療で使用できる単焦点眼内レンズが基本になります。もともとの視力や屈折度数、その人のライフスタイルに合わせて相談しながら焦点の合う距離を選択していきます。
多焦点眼内レンズは、遠近両方にピントを合わせることが可能です。近くと遠くにピントが合う2焦点タイプ、さらに中間距離にも焦点が合う3焦点タイプなどがあります。同レンズを選択することで、眼鏡を使用する頻度を減らすことができます。ただ保険適用外となるため経済的負担が大きいといえます。また、多焦点眼内レンズは、眼に入ってきた光を遠方用と近方用に振り分けるため、やや少ない光で見ることになります。これによって、単焦点眼内レンズに比べてコントラスト(映像のシャープさや、微妙な濃淡)が若干劣ります。その他、暗い場所でライトをみると、光の輪(ハロー)やまぶしさ(グレア)を感じることがあります。夜間に運転する機会の多い方や、手元の繊細な作業が必要な方などは、単焦点眼内レンズの方が安全で、見やすい場合も考えられます。
眼内レンズは手術後のライフスタイルに合わせて最適なものを患者さんご自身に選んでいただくことが大切です。そのため、検査だけで決めるのではなく、どのような見え方をご希望されているかをじっくりうかがったうえで、選択肢を提案させていただきます。
